 |
Erkrankungen von Leber, Gallenwegen,
Pankreas |
|
| Prof. Dr. Hans Huchzermeyer |
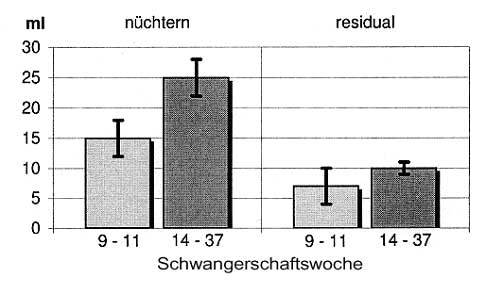
| 2. Erkrankungen der Gallenwege 2.1. Cholelithiasis Die Cholelithiasis gehört in den industrialisierten Ländern zu den häufigsten Erkrankungen mit einer Prävalenz für die Gesamtbevölkerung von 10 – 15 %. Die Häufigkeit nimmt mit dem Alter zu und es besteht eine deutliche Prädominanz bei Frauen. In sonographischen Studien fand sich bei Frauen unter 50 Jahren eine Prävalenz von 10 – 20 %, bei Frauen über 50 Jahren eine solche zwischen 15 % und 40 %. Frauen erkranken doppelt so häufig wie Männer (4, 26, 29, 30). Über 80 % der Gallensteine sind Cholesterin- und gemischte Steine, in 10 – 20 % liegen braune, seltener schwarze Pigmentsteine vor. Bei 10 – 15 % der Fälle mit Cholezystolithiasis besteht gleichzeitig eine Choledocholithiasis. Die Alters- und Geschlechtsverteilung bei Gallengangssteinen entspricht derjenigen von Gallenblasensteinen. Als prädisponierende Faktoren für die Bildung von Cholesteringallensteinen gelten eine lithogene Galle infolge eines Überschusses von Cholesterin im Verhältnis zu Gallensäuren bzw. Phospholipiden, eine beschleunigte Nukleation von Cholesterinmonohydratkristallen sowie eine Hypomotilität der Gallenblase. Pigmentsteine sind häufig mit einem Überangebot von Bilirubin im Rahmen einer chronischen Hämolyse oder mit Infektionen der Gallenwege assoziiert. 70 – 80 % aller Gallensteinträger sind asymptomatisch. Gallenkoliken äußern sich als akut einsetzende Schmerzen im Epigastrium oder rechten Oberbauch, die mehr als 15 Minuten bis zu 5 Stunden anhalten können. Die häufigsten Komplikationen sind akute Cholezystitis, akute Cholangitis und akute biliäre Pankreatitis. 2.1.1. Ätiologie und Pathogenese Während im Kindesalter bei Jungen und Mädchen das Gallensteinleiden gleich selten ist (hier handelt es sich meist um Pigmentsteine infolge hämolytischer Erkrankungen), erkranken nach der Pubertät überwiegend Mädchen, und zwar bevorzugt an Cholesterinsteinen. Mit steigendem Lebensalter nimmt die Zahl der Gallensteinträger zu, wobei weiterhin die Bevorzugung des weiblichen Geschlechts erkennbar bleibt (Männer zu Frauen wie 1 : 2 - 3). Erst im Alter gleicht sich der Unterschied allmählich aus (4, 9, 18, 26, 29, 30). Als begünstigende Faktoren für diese höhere Anfälligkeit des weiblichen Geschlechts, die sich mit der Geschlechtsreife entwickelt, werden u. a. die Steroidhormone und im Zusammenhang damit die Schwangerschaft angesehen. Dabei sind der veränderte Lipid- und Gallensäurenmetabolismus wie eine gestörte Gallenblasenkinetik ursächlich von Bedeutung. In früheren Untersuchungen fanden sich bereits im normalen Menstruationszyklus, in dem sich Cholesterinsättigungsgrad der Galle wie Cholesterin- und Triglyzeridspiegel im Serum zyklusabhängig verhalten, prämenstruell bei erhöhtem Progesteronspiegel eine Cholesterinübersättigung der Galle sowie eine verzögerte Entleerung der Gallenblase nach Cholezystokinin (26, 33, 39, 44). Die prämenstruelle Phase kann daher als „lithogen“ angesehen werden. Ebenfalls konnte in älteren Studien gezeigt werden, dass die langfristige Einnahme von Östrogenen und hormonellen Kontrazeptiva (mit hohem Östrogenanteil) die Bildung von Gallensteinen begünstigt. Unter oralen Kontrazeptiva traten Gallensteine häufiger und eine Dekade früher auf als ohne Kontrazeptiva. Ebenso hatten Frauen, die orale Kontrazeptiva einnahmen, ein doppelt so hohes Risiko eine Gallenblasenoperation durchzumachen, und auch Frauen, die im Alter von 45 – 69 Jahren cholezystektomiert wurden, hatten 2,5 mal häufiger Östrogene zur Behandlung von Menopausebeschwerden bekommen als ein Vergleichskollektiv. Auch Frauen, die im Rahmen einer kontrollierten Studie über die Langzeitbehandlung der koronaren Herzkrankheit unter Dauermedikation von 2,5 mg bzw. 5 mg konjugierter Östrogene standen, entwickelten doppelt so häufig Gallensteine wie eine Plazebogruppe (Literaturübersicht bei 26). Im Gegensatz zu diesen früheren Studien mit hohen Östrogendosen zeigen neuere Nachuntersuchungen, dass die modernen hormonellen Kontrazeptiva mit sehr geringem Östrogenanteil kein oder nur noch ein gering erhöhtes Risiko der Gallensteinbildung aufweisen (4, 29). Dagegen ist das Risiko der Gallensteinbildung bei der postmenopausalen Östrogensubstitution unverändert gesteigert und selbst bei der Östrogenbehandlung des Prostatakarzinoms findet sich eine erhöhte Inzidenz von Gallensteinen (24, 47). Während der Schwangerschaft liegt eine lithogene Situation vor, zwei Schlüsselsituationen begünstigen die Bildung von Sludge und Cholesterinsteinen. Erstens werden unter dem Einfluss der steigenden Östrogenkonzentrationen folgende prädisponierende Faktoren ursächlich diskutiert: - erhöhte intestinale Resorption von Cholesterin mit der Nahrung Als Folge dieser Regulationsstörungen resultieren eine veränderte Zusammensetzung des Gallensäurepools und eine gestörte Transportkapazität der Galleflüssigkeit für Cholesterin. Letztlich bedeutet dies eine deutliche Steigerung der Cholesterinsättigung der Galle im dritten Trimenon, die sich ein bis zwei Monate nach der Entbindung wieder normalisiert. Zweitens begünstigt zusätzlich eine gestageninduzierte Hypomotilität der Gallenblase Sludgebildung und Stase. Sowohl beim Menschen wie beim Tier erfolgt diese Hemmung der kontraktilen Aktivität der glatten Muskulatur ausschließlich durch die erhöhten Progesteronspiegel und nicht durch Östrogene (7, 13 – 15, 31, 34, 48, 50, 51). Bereits früher konnte in röntgenologischen Studien gezeigt werden, dass die normale Gallenblase während der Schwangerschaft erweitert und hypoton ist, dass die Verweildauer des Kontrastmittels verlängert ist und dass sich die Gallenblase auf Fettreiz oder Cholezystokinin nur zögernd und mangelhaft entleert (Literaturübersicht bei 26). Die Sonographie, die die konventionelle radiologische Gallenwegsdiagnostik heute abgelöst hat, bestätigt diese Befunde. Sowohl das Nüchtern- als auch das Residualvolumen der Gallenblase nach Reizmahlzeit oder Cholezystokiningabe ist im zweiten und dritten Trimenon größer als im ersten Trimenon bzw. als bei Nichtgraviden (2, 7, 31, 41) (Abb. 2.1). Somit sind eine cholesteringesättigte lithogene Galle, eine beschleunigte Bildung von Cholesterinkristallen und eine verlängerte Verweildauer der Galle in der Gallenblase wichtige pathogene Faktoren einer vermehrten Sludge- und Steinbildung in der Schwangerschaft. Die klinische Bedeutung des Sludge, der im Wesentlichen aus Mikrokristallen und Gallenblasenmuzinen zusammengesetzt ist, besteht darin, dass er zum Ausgangspunkt für die Gallensteinbildung werden kann. Desweiteren ist bei der multifaktoriellen Pathogenese von Cholesteringallenblasensteinen der wechselnde Einfluss konstanter wie variabler Determinanten zu berücksichtigen (Tab. 2.1).
Abb. 2.1 Gallenblasenvolumina (M ± SEM) während der Schwangerschaft, nüchtern und nach Reizmahlzeit (residual). Beide Volumina sind in den letzten 2/3 der Schwangerschaft signifikant (p < 0,005) größer als in der Frühschwangerschaft. (nach 7).
In bestimmten ethnischen Bevölkerungsgruppen wie nordamerikanischen und chilenischen Indianern mit hoher Prävalenz (bis zu 70 %) für Gallensteine, spielen offenbar genetische Faktoren eine bedeutsame Rolle. Bei Europäern wird ebenfalls immer wieder eine familiäre Häufung unter Verwandten ersten Grades von Gallensteinpatienten beschrieben, ohne dass sich eine genetische Disposition jedoch statistisch sichern läßt und auch die Zwillingsforschung, abgesehen von einzelnen Kasuistiken über monozygote Zwillinge, haben bisher keine weiterführenden Erkenntnisse erbracht (30). Als deutliche Stütze für das Vorliegen einer genetischen Prädisposition ist nun das Ergebnis einer kürzlich publizierten schwedischen Studie an 43.141 Zwillingspaaren anzusehen, in der der Frage nachgegangen wurde, welchen Einfluss genetische Faktoren und Umwelteinflüsse auf die Pathogenese des symptomatischen Gallensteinleidens ausüben. Signifikante Geschlechtsunterschiede fanden sich in der Vererbung nicht. Jedoch tragen genetische Effekte zu 25 %, gemeinsame Umwelteinflüsse zu 13 % und einzelne Umwelteinflüsse zu 62 % zu der phänotypischen Varianz der Zwillinge bei. Für die symptomatische Gallensteinerkrankung ist somit nach Ansicht der Autoren die Vererbung ein wesentlicher Faktor (32). Bei einigen Schwangeren mit intrahepatischer Schwangerschaftscholestase ist das Risiko der Cholesterinsteinentstehung erhöht. Als möglicher genetischer Faktor wird das ABCB4-Gen (MDR3), ein Transportprotein für Phosphatidylcholin, diskutiert. Mutationen dieses Gens, die zu einem biliären Phospholipidmangel führen, sind nicht nur mit einem erhöhten Risiko für Cholesteringallensteine, sondern auch für die intrahepatische Schwangerschaftscholestase assoziiert (27, 40) (s. Kap. 1.2.4. und 1.3.1.). Wie ausgeführt, sind Cholesterinübersättigung der Galle, beschleunigte Nukleation von Cholesterinmonohydratkristallen und verminderte Gallenblasenmotilität die wesentlichen Ursachen für die Bildung von Sludge und Gallensteinen, besonders im dritten Trimenon der Schwangerschaft. Sonographisch lassen sich während der Schwangerschaft in 20 – 40 % Sludge als Initialstufe der Gallensteinbildung und in 2 – 12 % Cholesteringallensteine nachweisen (13, 15, 41, 57). Kleinere Konkremente können sich durchaus im Galleschlamm verbergen und entziehen sich somit dem Nachweis. Da die oben beschriebenen Veränderungen zeitlich begrenzt und postpartal reversibel sind, lösen sich Sludge und Steine infolge des abnehmenden Sättigungsgrades der Galle mit Cholesterin innerhalb eines Jahres überwiegend spontan wieder auf. Offensichtlich besteht eine positive Korrelation zwischen Gallensteinbildung und zunehmender Zahl von Schwangerschaften, d. h. etwa ab der dritten Schwangerschaft steigt die Prävalenz von Steinen an (9, 26, 56). Da zahlreiche Determinanten für die Entstehung von Gallensteinen verantwortlich und in unterschiedlichem Ausmaß wirksam sein können, wird verständlich, dass für die Beurteilung der Zusammenhänge von Schwangerschaft und Cholelithiasis verlässliche epidemiologische Daten bisher kaum zur Verfügung stehen und auch schwerlich zu erbringen sind. 2.1.2. Klinik In der Schwangerschaft ist die Cholelithiasis die häufigste Erkrankung von Gallenblase und Gallengängen. Sichere Aussagen zum natürlichen Verlauf der Cholelithiasis können aber gerade für den Zeitraum der Schwangerschaft und die Nachbeobachtungszeit nicht gemacht werden, da die beschriebenen Kollektive bisher zu klein und die Langzeitbeobachtungen nicht ausreichend sind. Weiterhin wird diese Beurteilung durch das Vorliegen einer Vielzahl variabler und konstanter Einflussgrößen kompliziert (Tab. 2.1). Wahrscheinlich sind klinisch manifeste Erkrankungen in der Schwangerschaft nicht häufiger als bei gleichaltrigen Nichtschwangeren. Und auch der Verlauf einer Schwangerschaft scheint durch eine Gallenwegserkrankung nicht vermehrt kompliziert zu sein. Entsprechend ist die Häufigkeit von Cholezystektomien mit einem Eingriff auf 1000 – 3000 Schwangerschaften auffallend niedrig (9, 26). Nach der Appendektomie ist die Cholezystektomie der zweithäufigste nicht- geburtshilfliche Eingriff in der Gravidität. Die Symptome der Cholelithiasis sind in wie außerhalb der Schwangerschaft die gleichen. Beschwerden werden dadurch ausgelöst, dass die Steine eine Entzündung oder eine Obstruktion auslösen. Das spezifischste Symptom ist die Gallenkolik, ein therapiebedürftiger Dauerschmerz mit Lokalisation im Oberbauch, aber auch mit Ausstrahlung in die rechte Schulter. Gleichzeitig bestehen häufig Übelkeit und Erbrechen. Die Lokalisation und die Qualität des Galleschmerzes unterscheiden sich bei Cholezysto- und Choledocholithiasis nicht. Ein beginnender Ikterus weist auf einen Gallengangsstein hin. Die bereits von Haemmerli 1967 an einem großen Kollektiv getroffene Feststellung, dass fast 6 % der Ikterusfälle in der Schwangerschaft auf ein Steinleiden zurückzuführen sind, dürfte noch zutreffen (23). Allerdings sollte heute mit den technischen Möglichkeiten gerade in der Schwangerschaft bei auf Gallengangssteine hinweisenden Symptomen wie Koliken und Schmerzen und den entsprechenden klinisch-chemischen und sonographischen Hinweisen sofort therapeutisch interveniert werden, um einen Ikterus und Komplikationen wie bakterielle Cholangitis und Sepsis zu verhindern. Fieber und Schüttelfrost im Rahmen einer Kolik weisen auf Komplikationen wie akute Cholezystitis, akute Cholangitis oder akute Pankreatitis hin. Uncharakteristische Beschwerden wie Sodbrennen, Brechreiz, Erbrechen, Druck im rechten Oberbauch, Meteorismus, Nahrungsmittelunverträglichkeiten und Obstipation, die man früher als „galletypische“ Beschwerden gedeutet hat, finden sich in gleicher Häufigkeit bei Gallensteinträgern und bei Gesunden. Als typischer Galleschmerz gilt demnach nur noch die Kolik. Die gleiche variable Symptomatik findet sich jedoch auch relativ häufig in der normalen Schwangerschaft als „schwangerschaftstypisches“ Beschwerdebild. Gerade in der Schwangerschaft sollte man aber diese unspezifischen Beschwerden nicht leichtfertig als funktionell einstufen, um nicht doch eine Cholelithiasis, ein beginnendes HELLP-Syndrom oder andere Erkrankungen zu übersehen.
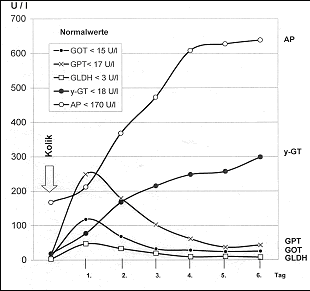
- rechtsseitige Nierenkolik 2.1.3. Diagnostik Diagnostisch stehen neben Anamnese und klinischer Untersuchung Labor- und bildgebende Verfahren zur Verfügung. Bei einer unkomplizierten Cholezystolithiasis finden sich sämtliche Laborwerte im Normbereich. Als prädiktive Indikatoren einer symptomatischen Choledocholithiasis sind die Enzymaktivitäten von GPT, GOT, GLDH als Marker für die Intensität der Leberzellschädigung, von γ-GT (AP und LAP) als Marker für Cholestase und Bilirubin als Marker einer gestörten exkretorischen Funktion der Leber anzusehen. Der Nachweis erhöhter Gesamtgallensäuren im Serum als sensibler Indikator einer Cholestase hat sich in der Routinediagnostik nicht durchgesetzt. Bei der Bestimmung des Enzymmusters müssen die bevorzugte Lokalisation der Enzyme in den Leberläppchen und in den Gallenwegen sowie die Halbwertzeit der Enzyme ebenso Berücksichtigung finden wie der physiologische Anstieg von AP und LAP mit zunehmender Schwangerschaft. Aus der Kenntnis des typischen Verlaufs der Enzymaktivitäten bei einer Steinobstruktion und des Zeitpunkts des Beginns der Symptomatik lassen sich diagnostische Rückschlüsse ziehen. Je frühzeitiger der Einsatz des Enzymmusters, umso unverzerrter das Bild und umso besser die „Feindiagnostik“. Bei länger dauernder Cholestase verwischen sich die Bilder. Bisher wenig Beachtung fand, dass die Bestimmung des mitochondrialen Enzyms GLDH als optimaler funktioneller Parameter anzusehen ist. Bei Koliken mit Verdacht auf eine Choledocholithiasis erfolgt charakteristischerweise in den ersten Stunden ein Aktivitätsanstieg beider Transaminasen (GPT häufig größer als GOT) bis auf das 10-fache der Norm. Gleichzeitig steigt jedoch die GLDH im Vergleich zu den Transaminasen verhältnismäßig stärker an (bis auf das 25-fache des Normwertes). Als Ursache wird eine Schädigung der besonders in den zentralen Läppchenabschnitten gelegenen Mitochondrien durch Gallensäuren angenommen. Auch bei Fortbestehen des Verschlusses fallen die erhöhten Aktivitäten innerhalb einer Woche fast in den Normbereich ab. Gamma-GT (und AP) können dagegen innerhalb der ersten 24 Stunden noch normale Werte aufweisen, steigen dann aber bei weiter bestehendem Verschluss durch Neusynthese bis zum 10- bis 30-fachen der Norm an (Abb.2.2). Je nach Ausprägung des Verschlusses erhöht sich die Bilirubinkonzentration, aus der Höhe lässt sich jedoch nicht auf die Ursache des Ikterus rückschließen. Weitergehende Laboruntersuchungen sind bei Verdacht auf akute Cholezystitis, akute Cholangitis, akute Pankreatitis und bei Hinweisen auf vorbestehende Lebererkrankungen angezeigt.
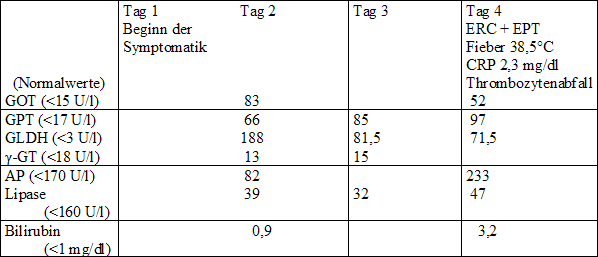
Abb. 2.2 Verlauf der Enzymaktivitäten im Serum nach Gallenkolik bei Choledocholithiasis Die Sonographie ist mit einer Sensitivität und Spezifität über 95 % die Methode der Wahl in der Diagnostik von Gallenblasensteinen, bei Gallengangssteinen ist allerdings die Treffsicherheit geringer. Zusätzlich erhält man u. a. Informationen über die Gallenblasen-, Pankreas- und Lebermorphologie. Bleibt die Konstellation auf Grund der Labor- und sonographischen Untersuchungen unklar, sollte man gerade in der Schwangerschaft noch vor der diagnostischen ERCP mit ihren potentiellen Komplikationen die Endosonographie oder die MR-Cholangiographie einsetzen. Beide Verfahren weisen zur Detektion von Gallengangssteinen eine Sensitivität und Spezifität von mehr als 95 % auf. Erst wenn eine interventionsbedürftige Choledocholithiasis sehr wahrscheinlich ist, ist die Indikation zur ERCP gegeben, zumal diese gleichzeitig die therapeutische Option bietet (53, 55). 2.1.4. Therapie Eine prophylaktische Therapie ist bei asymptomatischer Cholezystolithiasis nicht angezeigt. Jedoch lässt sich beim Auftreten von Sludge, der die Matrix für die Entwicklung von Steinen bereitstellt, durchaus aber auch kolikartige Beschwerden, akute Cholezystitis und akute Pankreatitis induzieren kann, die orale Lyse mit der Gallensäure Ursodeoxycholsäure (UDC) diskutieren. Aussagefähige Erfahrungen liegen bisher für UDC nur in der Therapie der intrahepatischen Schwangerschaftscholestase in der 2. Schwangerschaftshälfte vor. Berichte über embryotoxische Schäden fehlen. Ob das erhöhte Risiko für Cholesterinsteine bei Patientinnen mit intrahepatischer Schwangerschaftscholestase mit gleichzeitigen ABCB4-Mutationen unter UDC reduziert wird, kann derzeit nicht beurteilt werden. Ebenso wenig gibt es Informationen, wie viel UDC im letzten Schwangerschaftsdrittel in die Gallenblase gelangt und dort unter der Bedingung einer verminderten Gallenblasenkontraktion sowie einer verzögerten Gallenblasenentleerung wirksam werden kann. Die Anwendung der oralen Litholyse erschließt sich somit am ehesten für die Therapie von Sludge und kleinen Cholesterinsteinen im Anschluss an die Schwangerschaft. Auch hier bedarf es noch einer weiteren aussagefähigen Charakterisierung des natürlichen Verlaufs von Sludge und Mikrosteinen nach der Schwangerschaft. Das Stillen unter UDCA scheint unbedenklich zu sein, da ein Transfer in die Milch praktisch nicht stattfindet. Bei leichten Koliken können während der gesamten Schwangerschaft und im Wochenbett als Spasmolytika Butylscopolamin (z.B. Buscopan) oder Nitroglyzerin (Glyceroltrinitat) gegeben werden. Toxische Effekte auf den Feten oder das gestillte Kind wurden bisher nicht beobachtet. Bei schwereren Koliken empfiehlt sich Pethidin (z.B. Dolantin 50 – 100 mg) in Kombination mit einem Spasmolytikum. Im Falle einer akuten Cholezystitis durch Steinverschluss des Ductus cysticus mit plötzlichen rechtsseitigen Oberbauchschmerzen, Fieber und Leukozytose sind zusätzlich Antibiotika (Penicilline, Cephalosporine) indiziert (36). Gelingt es nicht, die Symptomatik mittels konservativer Therapie angemessen zu beherrschen, oder werden Komplikationen wie Empyem, emphysematöse Cholezystitis oder Perforation vermutet oder gesichert, ist die Cholezystektomie dringend geboten. Die Schwangerschaft stellt keine Kontraindikation zur Cholezystektomie dar. Grundsätzlich sollte gerade im 1. und 3. Trimenon die Indikation streng gestellt werden wegen der Gefahr einer embryonalen Schädigung oder eines spontanen Abortes bzw. von vorzeitigen Wehen. Auch in der Schwangerschaft hat sich die laparoskopische Technik im Vergleich zur offenen Cholezystektomie als vorteilhafter erwiesen. Allerdings müssen bestimmte Sicherheitsmaßnahmen (Einbringen des Trokars am rechten Rippenbogen, Monitoring des Kindes mittels Kardiotokographie, Kontrolle von Blutgasen der Mutter bei eher niedrigem intraabdominalen Druck) eingehalten werden. Fortschritte der Anästhesie (z.B. Epiduralanästhesie) sowie Weiterentwicklungen der Tokolytika tragen ebenso dazu bei, dass die laparoskopische Cholezystektomie in jedem Trimenon sicher und erfolgreich möglich ist (5, 9, 21, 22, 25, 37, 43). Mit den heutigen diagnostischen und therapeutischen Möglichkeiten sollten die früher beschriebene Perforation der Gallenblase in die freie Bauchhöhle oder in benachbarte Organe oder eine Ruptur des Ductus choledochus während der Gravidität weitgehend zu vermeiden sein (8, 26). Die endoskopische Papillotomie mit anschließender Steinextraktion ist die Therapie der symptomatischen Choledocholithiasis. Mit Standardtechniken wird eine Steinfreiheit zwischen 70 – 90 % erreicht. Die fetale Strahlenexposition kann minimiert werden, wenn die fetoplazentare Einheit abgedeckt und die Durchleuchtungszeit kurz gehalten wird. In Einzelfällen wurde unter Verzicht von Röntgenstrahlen nach tiefer Kanülierung und Galleaspiration papillotomiert oder die Methode der ultraschallgeführten Papillotomie eingesetzt (3, 17, 28, 38, 46, 61). Bei Vorliegen einer steinbedingten Cholangitis und Pankreatitis sollte notfallmäßig die ERC mit Papillotomie und Steinextraktion durchgeführt werden. Gelingt es nicht, das obstruktive Hindernis zu beseitigen, empfiehlt sich als temporäre Drainagemaßnahme die Einführung einer nasobiliären Sonde. Liegen gleichzeitig eine Cholezysto- und Choledocholithiasis vor und steht die Gallengangssymptomatik im Vordergrund (z.B. akute Cholangitis oder akute biliäre Pankreatitis), wird heute das therapeutische Splitting favorisiert. Nach Möglichkeit sollte die Cholezystektomie erst nach Beendigung der Schwangerschaft erfolgen, ausgenommen, es besteht gleichzeitig auch eine akute Cholezystitis (19, 52). An einer eigenen Beobachtung sei die klinische Problematik verdeutlicht. Eine 38-jährige Patientin mit intakter Schwangerschaft in der 18. Woche wurde in der Frauenklinik mit nach ventral ausstrahlenden Rückenschmerzen und mehrmaligem Erbrechen stationär aufgenommen. Sonographisch war die Gallenblasenwand ödematös verdickt, der Ductus choledochus nicht dilatiert, eine Cholelithiasis nicht sicher nachweisbar. Das Enzymmuster war jedoch typisch für eine Choledocholithiasis (Tab. 2.2). Nach ERC und EPT (Durchleuchtungszeit 24 sec.), wobei sich Sludge und Eiter entleerten, wurde die Schwangere beschwerdefrei und die Laborwerte normalisierten sich. Es wurde, falls keine Besonderheiten mehr aufträten, empfohlen die Indikation zur Cholezystektomie erst nach Beendigung der Schwangerschaft zu diskutieren. Tab. 2.2 Klinisch-chemische Befunde bei symptomatischer Choledocholithiasis in der 18. Schwangerschaftswoche 2.2. Gallengangszyste,
Gallengangskarzinom Das seltene Krankheitsbild der Choledochuszyste tritt mit einer Häufigkeit von 1 : 100.000 bis 150.000 auf. In Japan ist allerdings die Inzidenz um den Faktor 10 höher. Der Nachweis bei Neugeborenen und Kindern lässt eine kongenitale Anomalie mit autosomal-rezessivem Erbgang annehmen. Da die Progression der Erkrankung sehr unterschiedlich sein kann, können Symptome in jedem Lebensalter auftreten. Bei etwa der Hälfte der Patienten treten Symptome erst nach dem 10. Lebensjahr auf. Die klassische Trias Abdominalschmerzen, tastbare Resistenz und Ikterus weisen nur ein Drittel der Erkrankten auf, meistens bestehen wechselnde Schmerzen, Übelkeit, Fieber, Schüttelfrost, akute Pankreatitis oder intermittierender Ikterus. Die Diagnose erfolgt durch Sonographie, Endosonographie, MR-Cholangiographie, Computertomographie und ERCP. Die Therapie der Wahl ist die Exzision der Zyste mit Anlage einer Hepatikojejunostomie. Obwohl in 75 % Frauen betroffen sind, ist ein Zusammentreffen mit einer Schwangerschaft selten und bisher nur bei etwa 30 Patientinnen beschrieben worden. Die Betroffenen wiesen überwiegend als die häufigste Variante den Typ I, die zystische Dilatation des Choledochus, auf, in zwei Fällen bestand eine Kombination von extrahepatischer Zyste mit intrahepatischen Zysten (Typ IV). Es wird vermutet, dass in der Schwangerschaft der wachsende Uterus durch Kompression der Zyste und durch weitere Obstruktion des distalen Segments vermehrt eine Symptomauslösung oder –verstärkung induzieren kann. Bei einer eigenen Beobachtung, einer 18-jährigen Patientin, manifestierte sich die Choledochuszyste zu Beginn der Schwangerschaft erstmals als akute Pankreatitis. In der Schwangerschaft selbst blieb dann die Choledochuszyste symptomlos (26). Die weiteren bisherigen Beobachtungen präsentierten sich mit Bauchschmerzen oder Ikterus als Folge der zunehmenden Obstruktion (1, 12, 26, 42, 54, 59), aber auch mit einem akuten Abdomen und galliger Peritonitis infolge Zystenruptur (49). Eine derartige Komplikation wurde ebenfalls im frühen Wochenbett mehrfach beschrieben (20, 35, 45). Eine weitere wichtige Komplikation der Choledochuszyste ist das deutlich erhöhte Risiko der Entwicklung eines Cholangiokarzinoms bereits in frühen Jahren. Sogar vor dem 10. Lebensjahr wurden Adenokarzinome beobachtet, bei über 20-jährigen liegt die Karzinomwahrscheinlichkeit über 10 %. Bisher liegt ein Bericht eines Cholangiokarzinoms assoziiert mit Choledochuszyste und Schwangerschaft vor. Dieses Karzinom wurde postpartal im Resektat identifiziert (6). Aber auch ohne Vorliegen von kongenitalen Gallengangszysten wurde als Rarität das Zusammentreffen von Schwangerschaft und Gallengangskarzinom (an sich ein Alterskarzinom der 50 – 70-jährigen ohne Unterschiede zwischen Männern und Frauen) in 2 Fällen beschrieben (11, 58). Die vorbekannte Choledochuszyste bedarf während der Schwangerschaft der intensiven klinischen, klinisch-chemischen und sonographischen Kontrolle. Beim Auftreten einer Cholangitis und/oder zunehmenden Dilatation der Zyste sind Antibiotikagabe und Drainageverfahren zu erwägen. Ist das Kind bereits lebensfähig, empfiehlt sich die Sectio, um die kritische Phase der Austreibungsperiode zu umgehen. Es schließt sich die definitive chirurgische Therapie mit kompletter Resektion des Zystenabschnitts an. 2.3. Literatur
|
||